Infecțiile cu virusul herpes
Virusurile sunt agenţi patogeni cu parazitism intracelular obligatoriu. Ele sunt formate dintr-un miez de acid nucleic şi dintr-un înveliş proteic denumit capsidă (virusul infecţios intact, virionul). Un virus poate să ajungă la tegument prin contact direct, pe cale aeriană, digestivă sau sexuală. Iniţial el se multiplică la nivelul porţii de intrare şi printr-o viremie secundară poate ajunge la nivelul structurilor țintă.
Apărarea antivirală a organismului se face prin factori nespecifici (integritatea tegumentului sau febra) şi factori specifici proprii organismului (interferon, imunoglobuluine antivirale, limfocite T). Interferonul este o proteină, care se opune acţiunii comandate de virus asupra celulei infectate prin creşterea rezistenţei acesteia. Imunoglobulinele antivirale (anticorpii neutralizanţi, anticorpii fixatori de complement) şi limfocitele T se opun acţiunii patogene a virusurilor.
Imunitatea mediată celular joacă un rol preponderent în apărarea antivirală. Orice scădere a acestei imunităţi mediate celular (infecţii cu virusul HIV, limfoa-mele maligne, lepră, TBC, tratamentele imunosupresoare, corticoterapia) conduce la extensia, evoluţia cronică sau letală a unor viroze cutanate.
Virozele cutanate sunt cauzate de virusuri cu pronunţat caracter epidermo-trop, manifestările clinice fiind expresia majoră a activităţii lor. Infecţia virală determină un efect citopatogen caracteristic; unele virusuri pot declanşa mecanisme autoimune, iar altele au rol oncogen.
Herpes simplex
Ca si etiopatogenie, herpesvirusurile umane sunt virusuri ADN cu structura icosaedrică şi patogenitate evoluția caracteristică, în trei faze și anume infecția primară, infecție latenta şi reactivare. Se cunosc cel puțin opt herpesvirusuri umane asociate cu afecțiuni cutanate: virusul herpes simplex tipurile 1 şi 2 (HSV-1, HSV-2), virusul varicelo–zosterian (VZV), virusul Epstein–Barr (EBV), citomegalovirusul (CMV), herpesvirusul uman tipul 6 (HHV-6), herpesvirusul human tipul 7 (HHV-7) şi herpesvirusul uman tipul 8 (HHV-8).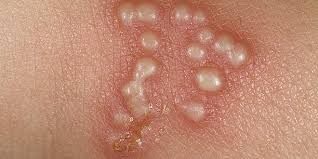
Virusul herpes simplex este ubicuitar şi purtătorii sănătoşi elimină particule virale prin salivă şi lacrimi. Leziunile cauzate de HSV tipul 2 apar mai ales la nivelul organelor genitale; leziunile cauzate de HSV tipul 1 apar mai ales la nivel extra-genital; cu toate acestea, diferenţierea dintre cele două nu poate fi absolută. Calea de infecţie este prin mucoase sau microleziuni la nivelul pielii. După episodul asociat cu primoinfecţia, virusul poate deveni latent (stare de purtător), posibil în ganglionii nervoşi, dar este capabil să producă manifestări secundare (recidive).
Infecţia primară
Manifestarea cea mai comună a infecţiei primare a virusului de tip 1 la copii este o gingivostomatită acută herpetica acompaniată de stare generală alterată, cefalee, febră şi limfadenopatie cervicală. Veziculele, care se transformă rapid în ulcere, pot fi observate pe buze şi membranele mucoase. Afecţiunea durează aproximativ 2 săptămâni.
Virusul poate fi inoculat direct la nivelul pielii. Apariţia infecţiei herpetice periunghial este un exemplu al acestei inoculări directe. Vezicule pline de puroi, incomode, sunt observate mai frecvent la personalul medical care îngrijeşte pacienţi cu infecţii cu virus herpes simplex nesuspicionate.
Infecţia primară cu virusul de tip 2, de obicei transmisă pe cale sexuală determină apariţia vulvovaginitei herpetice caracterizată de multiple vezicule genitale dureroase, însoţite de febră şi stare generală alterată, care ulcerează rapid.
Infecţiile recurente
Apar aproximativ în acelaşi loc de fiecare dată şi pot fi precipitate de infecţii ale tractului respirator, radiaţii ultraviolete, menstruaţie sau stress. Localizări comune pentru tipul 1 sunt fața şi buzele, iar pentru tipul 2 organele genitale, dar leziunile pot avea orice localizare.
Infecţia mucocutanată recurentă se localizează tipic la nivelul buzelor şi regiunii periorale, dar pot fi întâlnite infecţii recurente intraorale, care afectează limba sau mucoasa bucală. Atacurile sunt precedate de un prodrom caracterizat prin senzaţia de furnicătură, arsură sau chiar durere. În perioada de stare se observă apariţia eritemului şi a buchetelor de vezicule. Crustele apar în 24-48 de ore şi întregul episod durează 7-14 zile.
La nivel genital, locurile de elecţie sunt reprezentate de gland, prepuţ şi labiile mici, dar orice loc poate fi afectat. Alte localizări obişnuite ale infecţiei herpetice recurente sunt reprezentate de regiunile perianală şi gluteală şi degete. Se pot asocia limfadenopatii moderate, disestezie şi suprainfecţii bacteriene.
Ca si complicații, sunt posibile următoarele: encefalita sau meningita herpetică pot apărea fără nicio manifestare cutanata, infecţia diseminată cu herpes simplex, cu vezicule la nivelul întregului tegument, eczema herpeticum, la pacienţii cu eczema atopică, ulcere recurente cu cicatrici corneene, eritem polimorf.
Dubiile asupra diagnosticului pot fi clarificate prin efectuarea de culturi din lichidul veziculelor sau citologie. Citodiagnosticul Tzanck evidenţiază celule gigante multinucleate. Histopatologia poate evidenţia necroza epidermică şi celule gigante multinucleate, dar identificarea acestor modificări este puţin specifică si nu se practica in mod uzual ca si investigatie. Titrul anticorpilor anti HSV creşte în infecţia primară, dar nu şi în infecţiile recurente.
Ca și tratament, gingivostomatita herpetică necesită administrarea de fluide intravenos din cauza dificultăţilor de alimentare. Copiii mici, pacienţii imunocompromisi şi taraţi vor fi trataţi cu aciclovir sau alt antiviral intravenos (valaciclovir, famciclovir, foscarnet, brivudina). Antibioticele sistemice pot fi utilizate dacă există suprainfecţia bacteriană. Terapia locală are rol suportiv, iar anestezicele topice pot diminua discomfortul la alimentaţie. Vulvovaginita herpetică necesită terapie antivirală orală; acesteia i se pot asocia loţiuni pe bază de oxid de zinc.
În cazul infecției herpetice recurente, terapia orală cu aciclovir reprezintă terapia de elecţie în cazul infecţiei recurente administrat prompt la primele semne de boală. O alternativă este terapia supresivă de lungă durată, în doze mici, indicată la pacienţii cu eritem polimorf sever secundar infecţiei cu HSV, la cei cu atacuri continue, severe şi la pacienţii imunocompromisi. Famciclovirul şi valaciclovirul sunt metabolizate de organism în aciclovir şi sunt la fel de eficiente ca şi acesta, având avantaje suplimentare, absorbţie mai bună şi mai puţine doze de administrare pe zi. Aplicarea locală de soluţii dezinfectante poate fi utilă, iar suprainfecţia bacteriană secundară poate fi redusă prin aplicarea topică de bacitracin, mupirocin, acid fusidic sau framicetină. Cremele cu aciclovir sau alţi agenţi (vidarabina, idoxuridina), aplicate în primele zile ale episodului acut pot reduce durata atacului, dar eficienta este scăzută şi pot cauza dermatita de contact alergică.
O alternativă este terapia supresivă de lungă durată, în doze mici, indicată la pacienţii cu eritem polimorf sever secundar infecţiei cu HSV, la cei cu atacuri continue, severe şi la pacienţii imunocompromisi. Famciclovirul şi valaciclovirul sunt metabolizate de organism în aciclovir şi sunt la fel de eficiente ca şi acesta, având avantaje suplimentare, absorbţie mai bună şi mai puţine doze de administrare pe zi. Aplicarea locală de soluţii dezinfectante poate fi utilă, iar suprainfecţia bacteriană secundară poate fi redusă prin aplicarea topică de bacitracin, mupirocin, acid fusidic sau framicetină. Cremele cu aciclovir sau alţi agenţi (vidarabina, idoxuridina), aplicate în primele zile ale episodului acut pot reduce durata atacului, dar eficienta este scăzută şi pot cauza dermatita de contact alergică.
Dr. Ioana FLOREA




